Robot Heller Myotomy para la acalasia
Apertura del músculo
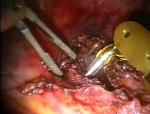
La acalasia significa "falta de relajación" y se refiere a un trastorno del músculo al final del esófago que no se abre normalmente durante la deglución. También se lo conoce como acalasia esofágica, acalasia cardiaca, cardiospasmo y aperistalsis esofágica. Durante la acalasia, el músculo liso responsable de la deglución pierde su tono muscular normal y el esfínter esofágico inferior no se relaja correctamente. La acalasia es una afección relativamente rara con una prevalencia estimada en menos del 0,001%. Una miotomía de Heller modificada laparoscópica o robótica se considera el tratamiento estándar para la paliación de esta enfermedad incurable pero benigna.
Instrumentación combinada laparoscópica y robótica
Historia
La descripción de la condición se remonta a 1672 cuando Sir Thomas Willis realizó un procedimiento de dilatación con una esponja adherida a un hueso de ballena. Ernest Heller realizó la primera esofagomiotomía exitosa casi 250 años después, en 1913, y su nombre se asocia comúnmente a la operación de acalasia, una "miotomía de Heller". Sin embargo, no fue hasta 1937 cuando FC Lendrum dilucidó el mecanismo de la enfermedad como la falla del esfínter esofágico inferior que causa una obstrucción funcional del esófago.
¿Qué sucede durante la acalasia?
El esófago es un tubo muscular que transporta alimentos tragados desde la parte posterior de la garganta hacia el estómago con una ola de contracciones llamadas peristalsis.
Un procedimiento antirreflujo se adapta a los síntomas
Control óptimo

Al final de este tubo muscular entre el esófago y el estómago, hay un anillo de músculo llamado esfínter esofágico inferior que rodea el esófago debajo del diafragma justo encima de la entrada al estómago. Este músculo del esfínter normalmente se contrae cerca para evitar que el contenido ácido del estómago refluya hacia atrás hacia el esófago, conocido como reflujo gastroesofágico o ERGE. El acto de tragar causa una ola de contracción esofágica llamada peristalsis. La peristalsis empuja la comida a lo largo del esófago. Normalmente, la peristalsis hace que el esfínter esofágico se relaje y permita que los alimentos ingresen al estómago. En la acalasia, que significa "falta de relajación", el esfínter esofágico permanece parcialmente cerrado. La peristalsis normal se interrumpe y la comida no puede ingresar al estómago.
Diferentes tipos de achalsia
La acalasia es un problema con las células nerviosas que transmiten mensajes a la musculatura esofágica caracterizada por un aumento en la presión del esfínter esofágico inferior, disminución o ausencia de peristalsis en la porción distal del esófago compuesta de músculo liso y falta de una relajación coordinada de LES en respuesta a la deglución La causa final de esta degeneración es desconocida. Se sospecha enfermedad autoinmune o infección oculta.
Prueba de fugas
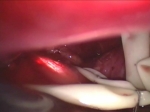
La acalasia primaria es más común y se asocia con una pérdida de células ganglionares en el plexo mientérico esofágico. Estas células son neuronas inhibidoras responsables de la relajación del esfínter esofágico y la coordinación del peristaltismo. Cuando estas células desaparecen, el esfínter no puede relajarse y la peristalsis no se coordina adecuadamente.
La acalasia secundaria es menos común y existe cuando un proceso afecta las células del músculo esofágico de una manera diferente a la pérdida de las células ganglionares. La acalasia secundaria ocurre con ciertas enfermedades como la enfermedad de Chagas (una enfermedad infecciosa común en América del Sur), diabetes mellitus y algunos tipos de cáncer.
La acalasia se puede categorizar por el diámetro y la longitud del esófago. Un esófago con un diámetro de menos de 4 cm es de grado 1, de grado 2 es de 4 a 6 cm, de grado 3 es mayor de 6 cm y de grado 4 es un esófago torcido agrandado llamado esófago sigmoide.
¿Cuáles son los signos y síntomas de la acalasia?
El problema
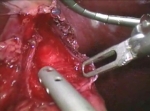
La acalasia se caracteriza por dificultad para tragar, regurgitación y, a veces, dolor en el pecho. La dificultad para tragar se llama disfagia y tiende a empeorar con el tiempo e implica la capacidad de tragar tanto sólidos como líquidos. A medida que esta disfagia se vuelve más avanzada y el esfínter se vuelve menos receptivo, los alimentos no digeridos pueden regurgitarse y los pacientes experimentan pérdida de peso debido a sus dificultades para comer. Algunos pacientes con acalasia también experimentan tos cuando están acostados en una posición horizontal y dolor en el pecho que puede percibirse como acidez estomacal. La comida retenida y el líquido en el esófago pueden entrar accidentalmente en los tubos de respiración, lo que se llama aspiración. La comida aspirada permite el crecimiento excesivo de bacterias en los pulmones y causa una condición peligrosa llamada neumonía por aspiración.
Pruebas y diagnóstico
Debido a la similitud de los síntomas, la acalasia se puede confundir con trastornos más comunes, como la enfermedad por reflujo gastroesofágico (ERGE), la hernia hiatal e incluso trastornos psicosomáticos.
Las pruebas específicas para la acalasia son la deglución de bario y la manometría esofágica. Además, la endoscopia del esófago, el estómago y el duodeno (esofagogastroduodenoscopia o EGD) generalmente se realiza para evaluar cualquier lesión sospechosa y descartar la posibilidad de cáncer.
Trago de bario
Un trago de bario a veces se denomina esofagograma o serie GI superior. La prueba consiste en que el paciente trague una sustancia blanca de tiza hecha de bario. Esta sustancia se transporta por el esófago al igual que cualquier otro líquido que se ingiere. Se realiza una serie continua de radiografías (fluoroscopia) que permite crear un registro de la peristalsis. Durante la acalasia, no se observa movimiento peristáltico normal del esófago. Cuando el líquido llega al esfínter esofágico inferior, que no se relaja adecuadamente, se produce un estrechamiento que produce una apariencia de "pico de pájaro". El esófago se estira gradualmente con el tiempo y se pueden ver diversos grados de esófago dilatado.
Manometría esofágica
La manometría también se llama estudio de motilidad esofágica. Es una prueba ambulatoria que requiere un sensor de presión para colocarse dentro del esófago. Este sensor está contenido en un tubo delgado que se inserta a través de la nariz y pasa al esófago. Este sensor mide la onda de presión de las contracciones peristálticas del músculo esofágico con la deglución. Esta es una prueba muy sensible y se considera una de las pruebas clave para establecer el diagnóstico de acalasia. La manometría en la acalasia generalmente muestra contracciones peristálticas descoordinadas, aumento de la presión intraesofágica y falla en la relajación del esfínter esofágico inferior.
Tratamiento médico y endoscópico
La cirugía es el tratamiento preferido para la acalasia. Los medicamentos como los bloqueadores de los canales de calcio o la nitroglicerina reducen la presión esofágica inferior pero tienen una utilidad limitada. La toxina botulínica (Botox®) inyectada en el esfínter esofágico inferior paralizará los músculos que no pudieron relajarse adecuadamente. El efecto es temporal y dura unos 6 meses, pero causa cicatrices en el esfínter, lo que puede aumentar la dificultad de una miotomía de Heller posterior. La dilatación neumática utiliza la inflación forzada de un globo para estirar y rasgar los músculos del esfínter esofágico. Cada dilatación presenta un pequeño riesgo de perforación y puede causar cicatrices aumentadas que también pueden hacer que la miotomía de Heller sea más difícil en el futuro.
Miotomía robótica y fundoplicatura
La miotomía de Heller ayuda al 90% de los pacientes con acalasia. El Dr. Belsley usa una combinación de instrumentación laparoscópica y robótica para realizar la operación con pequeñas incisiones. Las pruebas preoperatorias ayudarán a determinar la cantidad de disección, el uso de bougie, el grado de miotomía y la necesidad de un procedimiento antirreflujo.
Generalmente se usan cuatro o cinco incisiones pequeñas. Se inserta el retractor hepático y el lóbulo izquierdo del hígado se eleva para permitir la identificación de la unión gastroesofágica (GE).La crura derecha e izquierda del diafragma se identifican a medida que se extienden hacia el mediastino. Las adherencias y el tejido circundante del esófago se disecan proximalmente.
Transiluminación
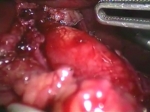
El músculo grueso de la unión GE se divide hasta el punto donde el músculo ya no parece ser hipertrófico. Esto se encuentra típicamente entre 4 y 6 cm de la unión GE. La mucosa se identifica y cualquier pequeña fibra restante se divide. La miotomía es proximal completa cuando no se ven fibras restantes y la mucosa esofágica parece abombarse. La miotomía luego se extiende aproximadamente dos centímetros distal sobre el estómago.
Una funduplicatura de Dor se realiza típicamente para proteger la miotomía y evitar el reflujo. La parte anterior del fondo de ojo se coloca cefálicamente para que se apoye en la miotomía. Las suturas Ethibond 2-0 se utilizan para asegurar el fondo en su posición. Los pacientes generalmente vuelven a casa después de uno o dos días en el hospital y son sometidos a una dieta blanda durante varias semanas o un mes.
Cambios en el estilo de vida
El tratamiento médico, la dilatación con balón y la cirugía proporcionan diversos grados de paliación de los síntomas. Tanto antes como después del tratamiento, los pacientes con acalasia deben comer lentamente, masticar bien y beber mucha agua con las comidas. Evitar comer a la hora de acostarse y levantar la cabecera de la cama ayuda a prevenir el reflujo y promueve el vaciamiento del esófago por gravedad. Los inhibidores de la bomba de protones pueden ser necesarios y es posible que se necesiten evitar los alimentos que pueden agravar el reflujo como el chocolate, la menta, el alcohol y la cafeína.
Seguir
Incluso después de un tratamiento exitoso, la deglución puede empeorar con el tiempo. El esófago debe revisarse periódicamente con golondrinas de bario ya que es posible que se necesiten tratamientos repetidos. También se necesita una endoscopia periódica para controlar el daño por reflujo, que si no se trata puede conducir a una afección premaligna conocida como esófago de Barrett o una estenosis.


